Diferencia entre revisiones de «Embarazo humano»
m Revertidos los cambios de 190.82.142.138 a la última edición de Rage against |
|||
| Línea 204: | Línea 204: | ||
== Embarazos de cuidado especial == |
== Embarazos de cuidado especial == |
||
Hay embarazos que, por sus especiales circunstancias, requieren un cuidado y un seguimiento específico. En ellos pueden surgir complicaciones o problemas imprevistos que deben ser atendidos pronta y profesionalmente para evitar colocar a la madre o al bebé en situación de riesgo |
Hay embarazos que, por sus especiales circunstancias, requieren un cuidado y un seguimiento específico. En ellos pueden surgir complicaciones o problemas imprevistos que deben ser atendidos pronta y profesionalmente para evitar colocar a la madre o al bebé en situación de riesgo. |
||
=== Embarazos en Adolescentes === |
=== Embarazos en Adolescentes === |
||
Revisión del 21:44 27 ago 2009
Se denomina gestación, embarazo o gravidez (del latín gravitas) al período de tiempo que transcurre entre la fecundación del óvulo por el espermatozoide y el momento del parto. Comprende todos los procesos fisiológicos de crecimiento y desarrollo del feto en el interior del útero materno, así como los importantes cambios fisiológicos, metabólicos e incluso morfológicos que se producen en la mujer encaminados a proteger, nutrir y permitir el desarrollo del feto, como la interrupción de los ciclos menstruales, o el aumento del tamaño de las mamas para preparar la lactancia.
En la especie humana las gestaciones suelen ser únicas, aunque pueden producirse embarazos múltiples. La aplicación de técnicas de reproducción asistida está haciendo aumentar la incidencia de embarazos múltiples en los países desarrollados.[1]
El embarazo humano dura unas 40 semanas desde el primer día de la última menstruación o 38 desde la fecundación (aproximadamente unos 9 meses). El primer trimestre es el momento de mayor riesgo de aborto espontáneo; el inicio del tercer trimestre se considera el punto de viabilidad del feto (aquel a partir del cual puede sobrevivir extraútero sin soporte médico).

Definición y tipos
En 2007 el Comité de Aspectos Éticos de la Reproducción Humana y la Salud de las Mujeres de la Federación Internacional de Ginecología y Obstetricia (FIGO) definió al embarazo como la parte del proceso de la reproducción humana que comienza con la implantación del conceptus en la mujer. El embarazo se inicia en el momento de la nidación y termina con el parto. La definición legal del embarazo sigue a la definición médica: para la Organización Mundial de la Salud (OMS) el embarazo comienza cuando termina la implantación, que es el proceso que comienza cuando se adhiere el blastocito a la pared del útero (unos 5 o 6 días después de la fecundación). Entonces el blastocito atraviesa el endometrio uterino e invade el estroma. El proceso de implantación finaliza cuando el defecto en la superficie del epitelio se cierra y se completa el proceso de nidación, comenzando entonces el embarazo. Esto ocurre entre los días 12 a 16 tras la fecundación. En la especie humana, las mujeres atraviesan un proceso que dura aproximadamente 40 semanas a partir del primer día de la última menstruación o 38 semanas a partir del día de la fecundación, lo que equivale a unos 9 meses.
Se denomina embarazo ectópico o extrauterino al que se produce fuera del útero, por una implantación anómala del óvulo fecundado (habitualmente en alguna de las dos trompas de Falopio).
Características generales

El embarazo se produce cuando un espermatozoide alcanza y atraviesa la membrana celular del óvulo, fusionándose los núcleos y compartiendo ambos su dotación genética para dar lugar a una célula huevo o cigoto, en un proceso denominado fecundación. La multiplicación celular del cigoto dará lugar al embrión, de cuyo desarrollo deriva el individuo adulto.
La embriología es la parte de la medicina que estudia el complejo proceso de desarrollo embrionario desde el momento de la fecundación hasta la formación del feto, que es como se denomina al organismo resultante de este desarrollo cuando aún no ha tenido lugar el parto.
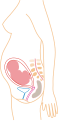
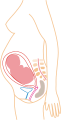
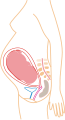
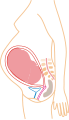
Dentro del útero, el feto está flotando en el líquido amniótico, y a su vez el líquido y el feto están envueltos en el saco amniótico, que está adosado al útero. En el cuello del útero, se forma un tapón de mucosidad densa durante el embarazo para dificultar el ingreso de microorganismos que provoquen infección intrauterina. Este tapón será expulsado durante el inicio del trabajo de parto.
Mientras permanece dentro, el cigoto, embrión o feto obtiene nutrientes y oxígeno y elimina los desechos de su metabolismo a través de la placenta. La placenta está anclada a la pared interna del útero y está unida al feto por el cordón umbilical. La expulsión de la placenta tras el parto se denomina alumbramiento.
Calendario
De acuerdo a su desarrollo, el embarazo se suele dividir en tres etapas de tres meses cada una, con el objetivo de simplificar la referencia a los diferentes estados de desarrollo del feto.
Durante el primer trimestre el riesgo de aborto es mayor (muerte natural del embrión o feto). Esto tiene mayor incidencia en embarazos conseguidos mediante fecundación in-vitro, ya que el embrión implantado podría dejar de desarrollarse por fallos en los cromosomas heredados de los gametos de sus progenitores.
Durante el segundo trimestre el desarrollo del feto puede empezar a ser monitoreado o diagnosticado.
El tercer trimestre marca el principio de la viabilidad —aproximadamente después de la semana 25— que quiere decir que el feto podría llegar a sobrevivir de ocurrir un parto prematuro, parto normal o cesárea.
Fecha probable de parto
Los cálculos para determinar la fecha probable del parto se realizan usando la fecha de la última menstruación o por correlaciones que estiman la edad gestacional mediante una ecografía. La mayoría de los nacimientos ocurren entre la semana 37 y 42 después del día de la última menstruación y solo un pequeño porcentaje de mujeres dan a luz el día exacto de la fecha probable de parto calculada por su profesional de salud.[2]
Usando la fecha de la última menstruación, se le añade siete días y se le resta tres meses, dando la fecha probable de parto. Así, una fecha segura de última menstruación del 26 de noviembre de 2007, producirá una fecha probable de parto para el 3 de septiembre de 2008—se usa el año siguiente al año de la última regla. Si la fecha de la última menstruación cae en los primeros dos meses, se mantiene el año en curso, en todos los demás meses, se usa el año subsiguiente. Así, una fecha segura de última menstruación del 12 de enero de 2008, produce una fecha probable de parto para el 19 de octubre de 2008—el año se mantiene.
Detección y fecha de fecundación
El principio del embarazo puede ser detectado de diferentes maneras, incluyendo varias pruebas de embarazo que detectan hormonas generadas por la placenta recién formada. Pruebas clínicas de orina y de sangre detectan el embarazo desde los 6 a 10 días después de la concepción. Las pruebas de embarazo caseras son pruebas de orina personales, que normalmente no pueden detectar un embarazo sino hasta 12-15 días después de la fecundación. Ambos tipos de prueba solamente pueden detectar si la mujer está o no embarazada, pero no la fecha de inicio del embarazo.
Signos presuntivos del embarazo
Tal ,vez el primer signo presuntivo del embarazo sea la amenorrea o ausencia del período menstrual. Debido a que puede ocurrir amenorrea por causas distintas a un embarazo, no siempre es tomada en cuenta, especialmente si la mujer no tiene ciclos regulares. Sin embargo, pueden presentarse varios signos más que, junto a la amenorrea sugieren un embarazo, como son: la hipersensibilidad en los pezones, mareos, vómitos matutinos, somnolencia, alteración en la percepción de olores, y deseos intensos de ciertos tipos de alimentos (antojos)
Fatiga
Otro signo de sospecha del embarazo es el cansancio, caracterizada por astenia, debilidad y somnolencia. Aunque algunas mujeres sienten renovada energía, la mayoría confesarían sentir intensa fatiga. Algunas afirman quedarse dormidas a cualquier hora del día, a veces al poco de haber salido de la cama, y otras aseguran sentir tal somnolencia en la sobremesa. Otras sienten cansancio pronunciado al llegar la noche. Dicha fatiga es a menudo incontrolable y exige el sueño. Nunca se ha encontrado una explicación a este extraño deseo de dormir. Es un síntoma frecuente en los primeros meses del embarazo y se cree que es un efecto de la elevada producción de progesterona. Esta hormona es un sedante para los seres humanos, con fuertes efectos tranquilizantes e hipnóticos.[3] En las etapas posteriores se presenta otro tipo de fatiga debida simplemente a cansancio corporal, pero rara vez ocurre en el primer trimestre del embarazo.
Interrupción de la menstruación
Al cabo de dos semanas de ocurrida la fecundación se notará la ausencia de menstruación. El cese de la menstruación en una mujer sana en edad reproductiva y sexualmente activa, que hasta entonces ha tenido un ciclo menstrual regular y predecibles, es un signo muy sugestivo del embarazo. Es un signo sospechoso del embarazo denominado amenorrea y no es exclusivo de la gestación. Además del embarazo son causas de la amenorrea una enfermedad física, algunas de cierta gravedad—tumores del ovario, trastornos de la glándula tiroides y muchos otros—un shock muy fuerte, el efecto de un viaje en avión, una operación, estrés o la ansiedad pueden retrasar la menstruación.
En ocasiones, después de la concepción, se observan uno o dos episodios de hemorragia uterina que simulan la menstruación y se confunden con ella. Es denominado signo de Long-Evans y es más frecuente en multíparas que en primigestas.
Gustos y antojos
El cambio en el gusto y la preferencia por ciertos alimentos puede ser uno de los primeros signos. Es común el rechazo a ciertos alimentos y bebidas (frituras, café, alcohol), y al humo de cigarrillos.[4] A menudo se describe un sabor metálico en la boca que hace variar el gusto por los alimentos. Se cree que los antojos se deben al aumento de los niveles hormonales; a veces se experimentan en la segunda mitad del ciclo menstrual por el mismo motivo. No satisfaga antojos con alimentos de alto contenido calórico, cuyo poder nutritivo sea bajo.
Deseos frecuentes de orinar
A medida que se extiende el útero, oprime la vejiga. Por tanto, ésta trata de expulsar pequeñas cantidades de orina, y muchas mujeres sienten deseos frecuentes de orinar desde la primera semana tras la concepción; quizás necesiten ir al cuarto de baño cada hora. Esto también se debe al efecto de la progesterona, ya que es un potente relajante de músculo liso,[5] (que es el músculo del cual esta formado la vejiga, el útero y otros órganos) lo cual sirve para manterner al útero en reposo hasta el momento del parto. Salvo que sienta ardor o dolor al orinar, no es necesario que consulte al médico. Hacia las 12 semanas, el tamaño del útero aumentará, de modo que subirá y saldrá de la cavidad pelviana. Esto reducirá la presión sobre la vejiga y la frecuencia de la micción por lo que la vejiga se va hacia un lado.
Cambios en las mamas
Ocurre congestión y turgencia en los senos debido al factor hormonal y la aparición del calostro. Puede aparecer en etapas precoces de la gestación por el aumento de la prolactina, entre otras hormonas. Las areolas se vuelven más sensibles e hiperpigmentadas.[6]
Manifestaciones cutáneas
Existe una hiperpigmentación de ciertas áreas de la piel durante el embarazo. Aparecen también en algunas embarazadas estrías abdominales y a nivel de las mamas. En otras pacientes se nota la aparición de cloasmas a nivel de la piel de la cara. Estas hiperpigmentaciones pueden presentarse con uso de anticonceptivos orales y en enfermedades del colágeno, mientras que las estrías son también un signo en el síndrome de Cushing.[7]
Mucosa vaginal
Como consecuencia del aumento en la vascularización de la vagina y el cuello del útero durante el embarazo por el efecto vascularizante de la progesterona, se nota que la mucosa de estas estructuras se vuelve de un color violeta. A este cambio azulado de la mucosa vaginal y del cuello del útero se lo conoce como el signo de Chadwick - Jacquemier.[6]
Signos de probabilidad
Son signos y síntomas fundamentalmente característicos del embarazo que aportan un alto nivel de probabilidad al diagnóstico del embarazo.
Determinaciones hormonales
La presencia de la hormona gonadotropina coriónica humana (hCG) en el plasma materno y su excreción por la orina son la base de los estudios hormonales del embarazo. La producción de esta hormona por el sincitiotrofoblasto comienza muy temprano en el embarazo. Las pruebas sensibles pueden detectar a la hormona hCG en el plasma materno o en la orina 9 o 10 días después de la ovulación.[8] Esta hormona es la base de la mayoría de las pruebas de embarazo, aunque pueden usar técnicas diferentes, como el radioinmunoensayo, anticuerpos monoclonales, inmunofluorescencia y las pruebas caseras que usan el principio de hemaglutinación. Otras hormonas que aumentan con el embarazo incluyen a los estrógenos, en especial el estriol, y la progesterona.
Tamaño abdominal
Por lo general, hacia las doce semanas de la gestación se hace posible palpar el útero por encima de la sínfisis púbica o monte de venus . Desde ese momento, el útero continúa aumentando gradualmente hasta el final del embarazo. El aumento del tamaño abdominal puede también deberse a otras causas que excluyen al embarazo, como son los miomas uterinos, tumores de ovario, ascitis, etc.
Formas del útero
- Signo de Noble-Budin
A partir de las ocho semanas de la gestación la presión del producto de la gestación hace que se ocupen los fondos de saco que se forman en la unión de la vagina con los lados del cuello uterino.[8] De modo que se percibe en el tacto vaginal, la forma redondeada y turgente del útero al explorar los lados profundos del cuello uterino.
- Signo de Hegar
A partir de la sexta a octava semana del embarazo, durante el examen bimanual del útero se siente blando en exceso, pastoso y elástico—en especial el istmo del útero—[9] en contraste con la dureza y firmeza del cuello uterino.[8]
- Signo de Piskacek
Al realizar la exploración física del útero, en especial si la implantación del embrión ocurrió cercano a uno de los orificios de las trompas de Falopio, se percibe una asimetría con prominencia hacia el cuerno uterino que sostiene la implantación.[9] Es un signo que puede observarse también con el uso de anticonceptivos orales.[8]
- Signo de Goodell
Relacionado con cambios del cuello uterino, el cual se vuelve blando con el embarazo a diferencia de su consistencia dura en estados no gestacionales.[8] Se hace la analogía de sentir el cuello uterino como tocar los labios bucales, en vez de sentirlo normalmente como sería el tocarse la punta de la nariz.[9]
Contracciones de Braxton Hicks
Despues de la semana 17 de gestación, se perciben leves contracciones uterinas, endureciéndose por momentos con la finalidad de facilitar un mejor flujo sanguíneo hacia la placenta, el endometrio y el feto.[10] Estas contracciones se caracterizan porque abarcan todo el útero, comenzando en la parte superior y extendiéndose gradualmente hacia abajo y tienden a ayudar a que el útero crezca.[11] Se diferencian de las contracciones de parto porque suelen ser sin dolor e irregulares.[12]
Peloteo fetal
Durante la segunda mitad del embarazo, entre el cuarto y quinto mes se puede palpar partes fetales a través del tacto vaginal. Cuando el examinador empuja levemente el fondo de saco que rodea al cuello uterino puede apreciar la separación del feto de su dedo y el regreso del mismo a su posición inicial en contacto con el dedo del examinador. Es un signo que en raras ocasiones puede sentirse en tumores voluminosos del ovario concomitante con ascitis.[7]
Palpación del feto
Aproximadamente a partir del quinto mes del embarazo es posible para un examinador experimentado sentir las partes fetales a través de la pared abdominal materna, maniobra que es más exitosa hacia el término del embarazo. Partes similares pueden ser palpables ante tumores intraabdominales, algunos miomas subserosos pueden, por ejemplo, llegar a tener el mismo tamaño y consistencia que la cabeza fetal, causando errores en el diagnóstico.[7]
Signos de certeza de un embarazo
Los signos positivos de certeza de un embarazo consisten en poder demostrar sin error la presencia de estructuras embrionarias mediante ultrasonido y otras imágenes radiológicas.
Actividad cardíaca fetal
La identificación de pulsaciones cardíacas fetales separadas y distintas de las de la madre asegura el diagnóstico del embarazo. Se puede auscultar la actividad cardíaca fetal con un estetoscopio o un fetoscopio especial o con una ecografía Doppler. El latido cardíaco fetal es rápido—entre 120 y 160 latidos por minuto—y puede ser identificado con exactitud a partir de la semana 19 y 20, excepto en mujeres obesas en las que se dificulta oir el foco fetal.[7]
Rastreo ecográfico
En cualquier momento del embarazo, en especial en presencia de un feto maduro en la segunda mitad del embarazo, es posible demostrar por ecografía transabdominal bidimensional o tridimensional tanto sus partes anatómicas como el saco vitelino.
Factores de riesgo
Diversos factores aumentan la posibilidad de que una mujer tenga un embarazo de riesgo:
- Edad menor a 14 años o mayor a 35 años.
- Enfermedades anteriores o durante el embarazo: anemia, alcoholismo, diversas cardiopatías, diabetes, hipertensión, obesidad, diversas enfermedades infecciosas, afecciones renales o trastornos mentales.
- Embarazos múltiples.
- Problemas en un embarazo previo.
- Hijos anteriores con alguna malformación.
- Peso corporal menor de 45 kg o mayor a 90 kg (varia de acuerdo a talla)
- Talla menor a 140 cm.
- Riesgos alimenticios:
Embarazos de cuidado especial
Hay embarazos que, por sus especiales circunstancias, requieren un cuidado y un seguimiento específico. En ellos pueden surgir complicaciones o problemas imprevistos que deben ser atendidos pronta y profesionalmente para evitar colocar a la madre o al bebé en situación de riesgo.
Embarazos en Adolescentes
El 40% de mujeres en países en vías de desarrollo tiene un parto antes de cumplir 20 años. Muy pocos de estos embarazos son planeados o deseados por las adolescentes. Muchas de ellas son forzadas por las presiones sociales a tener matrimonios tempranos y embarazos tempranos, o son resultado de adolescentes a las que se les negó libre acceso a anticonceptivos. El embarazo en adolescentes puede tener consecuencias adversas para la salud tanto de corto plazo como de largo plazo. En el corto plazo el resultado del embarazo será muy probablemente desfavorable. Una razón es biomédica. La niña adolescente embarazada es más propensa a sufrir toxemia de embarazo y desproporción cefalo-pélvica cuando los huesos de la pelvis no se han desarrollado completamente. y tiene más probabilidades de tener un bebé con bajo peso de nacimiento. Otro tipo de consecuencias a largo plazo son las fístula obstétrica|fístulas obstétricas, que a consecuencia del trabajo de parto prolongado u obstruido, es un orificio entre la vagina y la vejiga o el recto, lo cual causa que la mujer padezca de incontinencia crónica. Este padecimiento afecta a más de dos millones de niñas y mujeres en todo el mundo y se estima que cada año se agregan entre 50.000 y 100.000 nuevos casos.
Anemia
El estado de anemia ya existente no es obstáculo para el embarazo: un 20% de las mujeres pueden estar algo anémicas antes de concebir. La forma más común de anemia se debe a la pérdida de sangre durante la menstruación, y es una anemia por deficiencia de hierro (cuando el nivel de hemoglobina es inferior a 12,8 g/100 ml de sangre). Antes de concebir sería conveniente consultar al médico, quien podrá corregir fácilmente la anemia por deficiencia de hierro con un tratamiento específico. También podrá aumentar la ingestión de alimentos ricos en hierro.
Hemorragia preparto
Antes de las 24 semanas, una hemorragia vaginal puede desembocar en aborto. Después, el feto se considera viable, es decir que podría sobrevivir fuera del útero materno. La hemorragia tras las 24 semanas se conoce como hemorragia preparto, y las dos causas principales proceden de la placenta.
Desprendimiento de placenta
Si la placenta se desprende del útero, se producirá hemorragia. La sangre se acumula hasta derramarse por el cuello del útero, y va acompañado de dolor intenso y contracciones uterinas. Se considera una urgencia obstétrica, ya que pone en peligro la vida tanto de la madre como la del feto y solo en casos muy especiales no termina en cesarea de urgencia.
Placenta previa
Cuando la placenta está adherida a la parte inferior de la pared del útero, se denomina placenta previa. Si se encuentra total o parcialmente sobre el cuello uterino, puede resultar peligrosa durante el parto, al provocar hemorragia e interrumpir la circulación sanguínea del feto. El problema se detecta con ultrasonido. Si se produce hemorragia, la ingresarán en el hospital y el niño nacerá mediante cesárea.
Diabetes
Si la embarazada tiene diabetes mellitus debe asegurarse de tener bajo control su situación antes de quedarse embarazada, para que las posibilidades de tener un hijo sano y un parto normal sean lo más altas posibles. Es probable que necesite una mayor cantidad de insulina durante el embarazo y su doctor se encargará de hacer un seguimiento detallado de la cantidad que precise en cada momento, pues puede variar. También es probable que deba acudir con mayor frecuencia al hospital para realizar las pruebas prenatales y deberá poner un especial cuidado en su dieta.
Hay mujeres a quienes se les diagnostica diabetes mellitus gestacional, un tipo de diabetes que se desarrolla sólo durante el embarazo y que suele desaparecer poco después del parto. Los riesgos de este tipo de diabetes son menores y raramente se precisa insulina; con reducir la ingesta de azúcar suele ser suficiente.
La complicación principal en los hijos de madres con diabetes gestacional es la macrosomia fetal (niños con peso mayor de 4 kilos)
Embarazo ectópico
El embarazo ectópico se desarrolla fuera del útero, por lo general en una de las trompas de Falopio, pero puede ser también en los ovarios, en el cuello uterino, o en órganos intraabdominales. Puede provocar dolor abdominal por el crecimiento del embrión en la trompa o por una hemorragia abdominal interna. Desgraciadamente, es difícil diagnosticar un embarazo ectópico y todavía hay mujeres que mueren como consecuencia de ello. Hay una serie de condicionantes que favorecen el aumento de riesgo de padecer embarazos ectópicos. Entre ellos, una historia anterior de infección pélvica, el uso de un dispositivo intrauterino contraceptivo (aunque no la espiral de Mirena) y un embarazo ectópico previo. Las mujeres que reúnan alguno de los condicionantes referidos son controladas de inmediato en un centro maternal para asegurarse de que el desarrollo del embarazo es normal. El embarazo ectópico debe ser tratado mediante cirugía o con un fármaco. Las operaciones consisten en cirugía laparoscópica o abierta, dependiendo de las circunstancias y de las condiciones de la madre, y suelen conllevar la extirpación de la trompa afectada. Suelen causar una reducción de la fertilidad.
Cardiopatía
La mayoría de las mujeres con problemas cardiológicos llevan un embarazo perfecto, aunque a veces deban recurrir a los antibióticos para proteger sus arterias en el momento de dar a luz. Si padece alguna cardiopatía importante, el cardiólogo se encargará de comunicárselo. Las mujeres con marcapasos, un trasplante de corazón y otra operación coronaria pueden llevar un embarazo seguro y normal. Las que presenten anormalidades musculares deben consultarlo antes de quedarse embarazadas.
Hipertensión
Se denomina hipertensión al aumento de la presión sanguínea. Esta tiene dos componentes, por ejemplo: 120/70. Un aumento de la cifra menor, la presión diastólica, es motivo de preocupación para los médicos, ya que corresponde a la medida del bombeo cardíaco en reposo. Si padece hipertensión, es recomendable que la mujer consulte a su médico antes de quedarse embarazada. Posiblemente se le indique un cambio de fármacos y se le haga un seguimiento de su estado renal. Con una atención correcta, no hay ninguna razón que impida tener un embarazo y un parto normales, aunque puede que la mujer ingrese antes de tiempo en el hospital. Si durante el embarazo desarrolla hipertensión, la atenderán en un centro de día, donde controlarán su presión. Ahora bien, en algunos casos más severos se recomendará el ingreso. A veces, será necesario avanzar el parto, mediante cesárea, a causa de la presión de la sangre materna en el bebé. Un aumento de la presión arterial al final del embarazo puede ser síntoma de pre-eclampsia, una afección muy seria.
Datos importantes
- Entre las semanas 18 y 20 se comienza la percepción de los movimiento fetales.
- En la semana 38 de embarazo el médico podrá realizar un diagnóstico de estrechez pélvica.
- En la semana 20 el corazón fetal tendrá un ritmo cardíaco de entre 110-160 ppm el cuál se percibirá a través de estetoscopio.
Cambios fisiológicos durante el embarazo
La mujer embarazada se encuentra en un estado hipervolémico crónico. El volumen de agua corporal total se incrementa debido al aumento de la retención de sal y agua por los riñones. Esta mayor cantidad de agua ocasiona dilución de la sangre, lo que explicaría la anemia fisiológica propia del embarazo que persiste durante todo el embarazo.
El aumento del volumen sanguíneo causa un aumento en el gasto cardiaco, el volumen urinario y el peso materno. La acción de la ciertas prostaglandinas causa broncodilatación y aumento en la frecuencia respiratoria. A nivel renal se ve una leve disminución en la depuración de creatinina, y otros metabolitos.
El peso de la madre durante el embarazo aumenta a expensas del peso del feto, el peso del líquido amniótico, placenta y membranas ovulares, el incremento del tamaño del útero, la retención de líquidos maternos y el inevitable depósito de grasa en tejidos maternos. El metabolismo de la madre también incrementa durante el embarazo.
La frecuencia cardíaca incrementa hasta un promedio de 90 latidos por minuto. La tensión arterial se mantiene constante o a menudo levemente disminuida. La resistencia venosa aumenta, en especial por debajo de la cintura gestante. El corazón tiende a aumentar de tamaño, condición llamada hipertrofia ventricular especialmente izquierda y desaparece a las pocas semanas después del alumbramiento. La presencia circulante de prostaglandinas causa vasodilatación en oposición a los vasoconstrictores fisiológicos angiotensina y noradrenalina, en especial porque la angiotensina II aumenta para mantener la presión arterial normal. La hipertensión y la aparición de edema son por lo general signos de alarma en el embarazo.
La tasa o índice de filtrado glomerular y la perfusión del riñón aumentan a expensas del aumento del gasto cardíaco y la vasodilatación renal. Ello causa un leve aumento de los valores de creatinina en sangre por disminución del aclaramiento de creatinina e igualmente de nitrógeno ureico. La disminución de la presión parcial de dióxido de carbono en la sangre materna causa un aumento en la excreción renal de bicarbonato.
Desarrollo del feto
Desarrollo del feto mes a mes:
-
Mes 1: Mide 4 mm y pesa 1 g. Desarrollo incipiente de la cabeza. El corazón ya late
-
Mes 2: Mide 3 cm y pesa 3 g. Desarrollo de brazos y piernas, así como del cerebro y órganos internos.
-
Mes 3: Mide 10 cm y pesa 45 g. Desarrollo de los párpados y movimiento de las extremidades
-
Mes 5: Mide 18 cm y pesa 500 g. Crece el cabello de la cabeza, pestañas y cejas. Desarrollo del sistema inmunitario
-
Mes 6: Mide 25 cm y pesa 1000 g. La cara ya está completamente formada. La piel se cubre de un material graso llamado vérnix caseoso. Abre los ojos y se mueve mucho.
-
Mes 7: Mide 30 cm y pesa 1500 g. Comienzan a moverse los pulmones. Aumenta la grasa subcutánea y ya no cabe bien en el útero.
-
Mes 8: Mide 35 cm y pesa 2500 g. Generalmente se pone boca abajo (posición cefálica) Se engrosa la piel, adquiriendo el tono rosáceo que tendrá definitivamente.
-
Mes 9: Mide 50 cm y pesa 3000 g. Los pulmones ya están completamente formados para la vida exterior. Se cae el lanugo y la piel se estira.
-
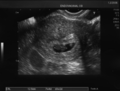
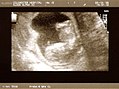
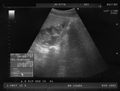
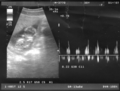
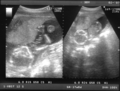
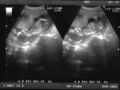
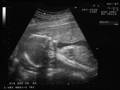
Ecografía de 7 semanas
-
Ecografía de 12 semanas
-
Ecografía de 13 semanas
-
Ecografía de 13 semanas
-
Ecografía de 17 semanas
-
Ecografía de 17 semanas
-
Ecografía de 20 semanas
Véase también
- Aborto espontáneo
- Ácido fólico
- Baby shower
- Calendario del embarazo
- Embarazo ectópico o extrauterino
- Embarazo psicológico
- Feto
- Hiperemesis gravídica
- Inmunología de la reproducción
- Parto
- Restricción del crecimiento intrauterino
Referencias
- ↑ La incidencia de embarazos gemelares en la población general es de un 1,5%. En técnicas de fecundación asistida puede alcanzarse el 20%. Luis E. Tsng, Juan F. Mere. Ginecología y Obstetricia. Vol. 42 Nº3 Diciembre 1996
- ↑ KidsHealth.org (marzo de 2006). Calendario semanal del embarazo. Editado por Elana Pearl Ben-Joseph y The Nemours Foundation. Último acceso 29 de enero de 2008.
- ↑ [MedlinePlus Medicinas] Comprueba el valor del
|enlaceautor=(ayuda) (julio de 2004). «Progesterona». Consultado el 25 de enero de 2008. «Usted debe saber que este medicamento puede provocar somnolencia (darle sueño). Si la progesterona le provoca mareos o somnolencia tome su dosis diaria a la hora de acostarse. Usted debe saber que la progesterona puede causar mareos, vahídos, y desmayos cuando usted se levanta demasiado rápido al estar acostado. Esto es más común cuando usted recién comienza a tomar progesterona. Para evitar este problema, levántese de la cama lentamente, apoyando sus pies en el piso durante unos pocos minutos antes de ponerse de pie.» - ↑ Crianza Natural - citado por enBuenasManos.com. «El Primer Mes». Vida Sana: Embarazo. Consultado el 28 de enero de 2008. «Otro de los mecanismos de protección del embarazo es el rechazo a ciertos olores como el tabaco, el café o la contaminación.»
- ↑ CareFirst BlueChoice, Inc. Blue Cross and Blue Shield Association (junio de 2004). «Molestias durante el embarazo». Enciclopedia. Consultado el 25 de enero de 2008. «En especial por la noche, muchas mujeres embarazadas sienten la necesidad de orinar con mayor frecuencia durante el primer trimestre del embarazo. Eso se debe a cambios hormonales y a la presión agregada que ejerce el útero en crecimiento sobre la vejiga urinaria. El resultado es que usted siente un fuerte deseo de orinar, pero sólo expulsa una pequeña cantidad de orina.»
- ↑ a b Víctor M. Espinosa de los Reyes Sánchez; Sergio Azcárate Sánchez Santos (1997-1998). «Cambios fisiológicos durante el embarazo». Programa de Actualización Continua para Ginecología y Obstetricia. libro 1 (Vigilancia prenatal): 18. Consultado el 25 de enero de 2008.
- ↑ a b c d Juan Aller y Gustavo Pagés - Fundación Aller para Estudios de Fertilidad (enero de 2007). «Diagnóstico de Embarazo». Consultado el 29 de enero de 2008.
- ↑ a b c d e «Diagnóstico del Embarazo». Universidad de Chile - Facultad de Medicina, Escuela de Obstetricia. 2005. Consultado el 26 de enero de 2008. Parámetro desconocido
|último=ignorado (se sugiere|apellido=) (ayuda); Parámetro desconocido|primero=ignorado (se sugiere|nombre=) (ayuda) - ↑ a b c Instituto Químico Biológico. Signo de GOODELL Diccionario de Términos Médicos. Último acceso 26 de enero de 2008.
- ↑ [Medline Plus] Comprueba el valor del
|enlaceautor=(ayuda) (febrero de 2006). «Ultrasonido de una placenta normal - Braxton Hicks». Enciclopedia médica en español. Consultado el 29 de enero de 2008. - ↑ MCG Health System (octubre de 2007). «Glosario - Embarazo y Nacimiento». Health Information > Embarazo y Parto. Consultado el 29 de enero de 2008.
- ↑ BebesYmas.com Contracciones de Braxton Hicks. Último acceso 29 de enero de 2008.
- ↑ U.S. Department of Health and Human Services and U.S. Environmental Protection Agency. Lo que usted necesita saber sobre el mercurio en el pescado y los mariscos, actualizado 4 de febrero de 2005. Último acceso 11 de febrero de 2008.
Enlaces externos
 Wikimedia Commons alberga una categoría multimedia sobre Embarazo humano.
Wikimedia Commons alberga una categoría multimedia sobre Embarazo humano.