Сердечно-лёгочная реанимация
| Сердечно-лёгочная реанимация | |
|---|---|
 Отработка СЛР на манекене. | |
| MeSH | D016887 |
| MedlinePlus | 000010 |
Сердечно-лёгочная реанимация (СЛР), сердечно-лёгочно-мозговая реанимация — комплекс неотложных мероприятий, направленных на поддержание жизнедеятельности организма (базовая сердечно-лёгочная реанимация, является важной частью первой помощи) и восстановление его витальных функций (расширенная сердечно-лёгочная реанимация, проводится медицинскими сотрудниками) [1].
Сердечно-лёгочная реанимация включает в себя компрессию грудной клетки (непрямой массаж сердца) на глубину 5—6 см с частотой 100—120 нажатий в минуту и искусственную вентиляцию лёгких (искусственное дыхание)[2][3]. Текущие рекомендации для взрослых пострадавших делают акцент на компрессиях грудной клетки; для неспециалистов рекомендуется упрощённый метод, включающий только компрессии[4][3]. Для пострадавших детей упрощённый метод значительно менее эффективен, чем комбинация компрессий и вдохов [5]. Соотношение компрессий и вдохов для взрослых пострадавших равно 30 к 2 (30 компрессий на 2 вдоха, независимо от количества людей, оказывающих помощь). Не следует прерывать компрессии более, чем на 10 секунд по любой причине [3].
Сама по себе СЛР, как правило, не приводит к восстановлению работы сердца. Её главная цель — восстановить частичный поток насыщенной кислородом крови к мозгу и сердцу, чтобы отсрочить омертвение тканей и улучшить прогноз. Для восстановления нормального сердечного ритма, как правило, требуется дефибрилляция.
Общий подход к реанимации (предотвращению смерти пациента) иллюстрируется алгоритмом American Heart Association [6]
- Раннее распознание остановки сердца и вызов экстренной медицинской помощи
- Ранняя сердечно-лёгочная реанимация
- Ранняя дефибрилляция
- Ранняя интенсивная терапия (профессиональная реанимация специалистами)
- Комплексное лечение после остановки сердца (врачебный уход)
Основателем сердечно-лёгочной реанимации считается австрийский врач Петер Сафар, по имени которого назван тройной приём Сафара.
Показания к проведению СЛР
[править | править код]Достаточные показания для её начала — отсутствие сознания и нормального дыхания [3]. На оценку состояния пострадавшего и принятие решения о начале СЛР следует тратить не более 10 секунд [3]. Если вы не уверены, считать ли дыхание нормальным, начните СЛР. Вероятность вреда для пациента при отсутствии остановки сердца низкая [6].
Не следует пытаться искать пульс у пострадавшего из-за большой вероятности ошибки.
Противопоказания к проведению СЛР
[править | править код]- Наличие явных признаков биологической смерти.
- Несовместимые с жизнью травмы или ранения.
- Прогрессирование достоверно установленных неизлечимых заболеваний [7].
- Угроза жизни для реаниматора (человека, проводящего СЛР) [1].
Порядок действий при сердечно-лёгочной реанимации (СЛР)
[править | править код]
Базовая первая помощь
[править | править код]В соответствии с «European Resuscitation Council»[3]:
- Убедитесь в безопасности (собственной, пострадавшего, окружающих).
- Проверьте реакцию пострадавшего: громко спросите "Вам нужна помощь?", аккуратно встряхните его за плечи.
- Освободите дыхательные пути пострадавшего: наклоните назад голову жертвы и откройте рот (данная позиция недопустима для младенцев).

Компрессии грудной клетки - Проверьте сознание (реакцию) и дыхание пострадавшего: поднесите своё ухо ко рту пострадавшего, слушайте дыхание, ощущайте теплый воздух, выходящий изо рта, и наблюдайте за движением грудной клетки (не дольше 10 секунд, по крайней мере для профессионалов).
- Если пострадавший без сознания (не отвечает или не реагирует нормально), но дышит нормально, поместите его в устойчивое боковое положение и вызовите помощь. Оставайтесь рядом, чтобы контролировать его состояние и при необходимости начните реанимацию.

Искусственные вдохи (вентиляция) - Если дыхание отсутствует или нарушено, процедура реанимации продолжается следующим образом:
- Если пострадавший без сознания (не отвечает или не реагирует нормально), но дышит нормально, поместите его в устойчивое боковое положение и вызовите помощь. Оставайтесь рядом, чтобы контролировать его состояние и при необходимости начните реанимацию.
- Попросите помощника вызвать скорую помощь, либо вызовите сами (в России и многих других странах по телефону экстренной службы 112). Если вы один, используйте громкую связь, чтобы начать СЛР (читайте ниже) параллельно со звонком. Попросите помощников найти и принести автоматический наружный дефибриллятор (устройство для дефибрилляции, в настоящее время автоматизировано).
- Начните сердечно-легочную реанимацию (СЛР) cамостоятельно, либо поручите это конкретному человеку:

Расположение электродов дефибриллятора - Сделать 30 компрессий грудной клетки (для взрослых: глубина 5—6 см, частота 100—120 компрессий в минуту).
- Сделать 2 искусственных вдоха (если вы обучены и готовы). В противном случае продолжайте компрессии непрерывно. Для проведения вдохов используйте барьерные средства защиты (клапанные устройства, специальные маски для ИВЛ).
- Продолжайте СЛР непрерывно: компрессии и вдохи (30 и 2, перерыв между компрессиями не более 10 секунд) до прибытия помощи или АНД.
- Если есть возможность использовать АНД, aктивируйте его и следовать его голосовым инструкциям.
Комплекс реанимационных мероприятий
[править | править код]Перечислены составные части комплекса реанимационных мероприятий

Компрессии грудной клетки (непрямой массаж сердца)
[править | править код]
Оказание помощи проводится на ровной, жёсткой поверхности.
При компрессиях упор осуществляется на основания ладоней. Руки в локтевых суставах не должны быть согнуты. При компрессии линия плеч реаниматора должна находиться на одной линии с грудиной и параллельно с ней. Расположение рук перпендикулярно грудине. Руки при компрессии могут быть взяты в «замок» или одна на другую «крест-накрест». Во время компрессии при расположении рук «крест-накрест» пальцы должны быть приподняты и не касаться поверхности грудной клетки. Месторасположение рук при компрессиях — на грудине, на 2 поперечных пальца выше окончания мечевидного отростка. Прекращать компрессию можно только на время, необходимое для проведения искусственной вентиляции лёгких, и на определение пульса на сонной артерии. Компрессия должна проводиться на глубину не менее 5 см и не более 6 см для взрослых [3].
Первая компрессия должна быть пробной, для определения эластичности и резистентности грудной клетки. Последующие компрессии производятся с такой же силой. Компрессия должна производиться с частотой от 100 до 120 в минуту, по возможности ритмично.
При компрессии нельзя отрывать руки от грудины. Компрессия выполняется маятникообразно, плавно, используя тяжесть верхней половины своего тела. Давите резко, давите часто (рекомендации АНА по СЛР 2011). Смещение основания ладоней относительно грудины недопустимо. Не допускается нарушение соотношения между компрессиями и принудительными вдохами: соотношение компрессия/дыхание должно быть 30:2 (сначала компрессия, потом дыхание) вне зависимости от количества человек, проводящих сердечно-лёгочную реанимацию. При остановке в процессе компрессии более чем на 2–3 секунды компрессию следует начинать заново с начала (то есть выполнять полный цикл из 30 нажатий!..) независимо от того, сколько нажатий с начала цикла уже было сделано.
Для немедиков — при нахождении точки компрессии возможно расположение рук по центру грудной клетки, между сосками.
Новорождённым детям непрямой массаж сердца проводят одним пальцем. Грудным детям — двумя пальцами, детям постарше — одной ладонью. Глубина нажатия на 1/3 высоты грудной клетки.
При восстановлении дыхания и сердечной деятельности пострадавшего, находящегося в бессознательном состоянии, обязательно укладывают на бок, чтобы исключить его удушение собственным запавшим языком или рвотными массами. О западении языка часто свидетельствует дыхание, напоминающее храп, и резко затруднённый вдох.
Искусственная вентиляция лёгких
[править | править код]
|

|
| закрытые дыхательные пути |
открытые дыхательные пути. Эта позиция не должна быть сделана у младенцев.[8] |
| Дыхательные пути на продольном срезе головы. Слева до, справа после запрокидывания головы. | |
В разделе не хватает ссылок на источники (см. рекомендации по поиску). |
Существует два способа: «изо рта в рот» и в крайнем случае «изо рта в нос». При способе «изо рта в рот» необходимо освободить рот и нос пострадавшего от всего содержимого. Затем голову пострадавшего запрокидывают так, чтобы между подбородком и шеей образовался тупой угол. Далее делают глубокий вдох, зажимают нос пострадавшего, своими губами плотно обхватывают губы пострадавшего и производят выдох в рот. После этого необходимо убрать пальцы от носа. Интервал между вдохами должен составлять 4-5 секунд.
Соотношение вдохов с непрямым массажем сердца 2 : 30 (ERC Guidelines 2007—2008). Целесообразно при этом использовать так называемые барьеры для защиты как спасателя, так и спасаемого: от носового платка до специальных плёнок и масок, которые обычно есть в автоаптечке.
Важно не допустить раздувания желудка, которое возможно при чрезмерном запрокидывании шеи. Критерием эффективности ИВЛ является экскурсии грудной клетки (поднятие и опускание грудной клетки).
Дефибрилляция
[править | править код]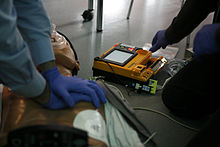
Данный метод широко используется вследствие его высокой эффективности. Основан на применении специального прибора, называемого дефибриллятором, который кратковременно подаёт ток высокого напряжения (порядка 4000-7000 вольт).
Показанием к проведению дефибрилляции является остановка кровообращения по типу фибрилляции желудочков. Также этот метод используется для купирования суправентрикулярных и желудочковых тахиаритмий. При асистолии (то есть при полной остановке сердца) неэффективен.
Принцип работы дефибриллятора заключается в образовании энергии в результате разрядки конденсатора, заряженного предварительно до определённого напряжения. Силу электрических импульсов определяют с помощью единиц энергии, получаемой при разрядке. Данную энергию определяют в джоулях (Дж) — ватт-секундах.
Дефибрилляция вызывает остановку сердца, после чего может восстановиться нормальная деятельность сердца.
Автоматические дефибрилляторы
[править | править код]В разделе не хватает ссылок на источники (см. рекомендации по поиску). |
В последние 10 лет всё более широкое распространение получает применение автоматических внешних (наружных) дефибрилляторов (AED, АНД). Эти приборы позволяют не только определить необходимость проведения дефибрилляции и мощность разряда, но обычно также снабжены голосовыми инструкциями по проведению всего цикла сердечно-лёгочной реанимации. Эти дефибрилляторы устанавливаются в наиболее людных и посещаемых местах, так как эффективность дефибрилляции резко падает уже через 7 минут после возникновения неэффективности кровообращения (не говоря уже о том, что необратимые изменения головного мозга наступают уже через 4 минуты) Стандартная методика использования АНД такова: При обнаружении человека в бессознательном состоянии и после вызова скорой помощи на кожу груди накладываются одноразовые электроды (можно даже не тратить время на проверку пульса и зрачков). В среднем через четверть минуты прибор (если есть показания к разряду) предлагает нажать на кнопку и произвести дефибрилляцию или (если показаний нет) начать непрямой массаж сердца / искусственное дыхание и включает таймер. Анализ ритма проводится повторно после разряда или по истечении стандартного времени, отпущенного на СЛР. Этот цикл продолжается до приезда бригады медиков. При восстановлении работы сердца дефибриллятор продолжает работать в режиме наблюдения.
Эффективность реанимационных мероприятий
[править | править код]По данным, которые были приведены на международном конгрессе Европейского общества анестезиологов Euroanaesthesia-2013, всего 8% пациентов успешно возвращают к жизни с помощью сердечно-легочной реанимации. В случае проведения её в клинике этот показатель возрастает до 20%, однако 90% попыток реанимирования делаются вне клиники. При этом известны случаи успешной реанимации, которая продолжалась очень долго. Например, один раз реанимация была проведена с хорошим неврологическим исходом в условиях рекордно длительной (96 минут) остановки сердца, причем остановка сердца случилась вне клиники. В другом случае внезапная остановка сердца произошла в операционной, в процессе анестезии, медики проводили реанимацию в течение часа, и она оказалась успешной. Показаниями к тому, чтобы реанимация продолжалась дольше обычного времени являются наличие соответствующей аппаратуры, когда возможен мониторинг деятельности сердца, указание на возобновление циркуляции крови, на перфузию внутренних органов и, наконец, молодой возраст пациента[9].
Решение о начале и прекращении реанимационных мероприятий
[править | править код]Врачи, проводящие сердечно-легочную реанимацию, каждый раз решают сложные с медицинской и этической точки зрения вопросы, связанные с тем, стоит ли начинать реанимацию, когда следует продолжать попытки реанимации и когда их следует прекратить. В разных странах существуют различные правовые нормы по этим вопросам[9]. В России данные вопросы были урегулированы постановлением Правительства Российской Федерации от 20 сентября 2012 года №950 «Об утверждении Правил определения момента смерти человека, в том числе критериев и процедуры установления смерти человека, Правил прекращения реанимационных мероприятий и формы протокола установления смерти человека». Они, в частности, предусматривают, что реанимационные мероприятия подлежат прекращению при их неэффективности в течение 30 минут (для новорожденных — в течение 10 минут)[10][11].
Во многих европейских странах и США рутинной практикой являются так называемые «медицинские завещания», в которых люди заранее указывают, что не хотят, чтобы их реанимировали в случае, если возникнет вопрос об этом. Тем не менее, даже при наличии такого документа врачи иногда оказываются в сложной ситуации, когда непонятно, как интерпретировать волю пациента. Например, пациент, больной СПИДом, попадает в клинику после автомобильной аварии, и медики устанавливают, что пациент оставил указания, что не хочет проведения реанимационных мероприятий. Однако при этом неясно, относится ли это желание к случаю автомобильной аварии или только к той ситуации, когда пациент будет умирать в терминальной стадии СПИДа[9].
Неверные и неактуальные рекомендации
[править | править код]Соотношение компрессий и вдохов
[править | править код]Периодически в рекомендациях по оказанию первой помощи, в том числе и во вносимых в эту страницу правках, встречаются указания типа "в случае если СЛР проводят 2 и более человека, используется алгоритм проведения, состоящий из 5 компрессий и 1 вдоха искусственного дыхания". Данные рекомендации неверны и неактуальны, сохранившись, однако, даже в некоторых вновь издаваемых учебниках по ОБЖ и БЖД, написанных без учета современных требований. Согласно методическим рекомендациям МЧС РФ[12], «...большинство современных отечественных и зарубежных рекомендаций по проведению сердечно-легочной реанимации предусматривают смену ее участников примерно каждые 2 минуты, или спустя 5–6 циклов надавливаний и вдохов» — то есть требуется именно периодическая смена участников как таковая из-за усталости, а не смена алгоритма (соотношения) проведения СЛР.
Прекардиальный удар
[править | править код]Руководство, составленное Европейским советом по реанимации (2021), не включает использование прекардиального удара [3]. Его не рекомендуется применять в рамках оказания первой помощи.
Кашель при сердечном приступе
[править | править код]С 1999 года в сети Интернет распространяется текст, озаглавленный «Как пережить сердечный приступ, если Вы находитесь в одиночестве» (”HOW TO SURVIVE A HEART ATTACK WHEN ALONE“). Основной совет, который даётся в тексте: при признаках сердечного приступа необходимо сильно кашлять, это может спасти жизнь. Организация ”Rochester General Hospital“, процитированная в изначальной версии текста, отрицает свою связь с ним.[13] Американская организация сердца выпустила специальное разъяснение, что кашель не может быть использован для эффективной самопомощи при сердечном приступе и, таким образом, не относится к сердечно-лёгочной реанимации.[14]
См. также
[править | править код]Примечания
[править | править код]- ↑ 1 2 О. Т. Прасмыцкий, О. Б. Павлов. Практические навыки по анестезиологии и реаниматологии. Сердечно-легочная реанимация : учеб.-метод. пособие. — Минск: БГМУ, 2015. — ISBN 978-985-567-284-6. Архивировано 7 марта 2022 года.
- ↑ Neumar R. W., Shuster M., Callaway C. W., Gent L. M., Atkins D. L., Bhanji F., Brooks S. C., de Caen A. R., Donnino M. W., Ferrer J. M., Kleinman M. E., Kronick S. L., Lavonas E. J., Link M. S., Mancini M. E., Morrison L. J., O'Connor R. E., Samson R. A., Schexnayder S. M., Singletary E. M., Sinz E. H., Travers A. H., Wyckoff M. H., Hazinski M. F. Part 1: Executive Summary: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care (англ.) // Circulation[англ.] : journal. — Lippincott Williams & Wilkins[англ.], 2015. — November (vol. 132, no. 18 Suppl 2). — P. S315—67. — doi:10.1161/cir.0000000000000252. — PMID 26472989.
- ↑ 1 2 3 4 5 6 7 8 European Resuscitation Council Guidelines 2021: Basic Life Support (англ.) // Elsevier B.V.. — 2021. — doi:10.1016/j.resuscitation.2021.02.003. Архивировано 13 мая 2023 года.
- ↑ Leong B. S. Bystander CPR and survival (неопр.) // Singapore Medical Journal. — 2011. — August (т. 52, № 8). — С. 573—575. — PMID 21879214.
- ↑ Atkins D. L., Berger S., Duff J. P., Gonzales J. C., Hunt E. A., Joyner B. L., Meaney P. A., Niles D. E., Samson R. A., Schexnayder S. M. Part 11: Pediatric Basic Life Support and Cardiopulmonary Resuscitation Quality: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care (англ.) // Circulation[англ.] : journal. — Lippincott Williams & Wilkins[англ.], 2015. — November (vol. 132, no. 18 Suppl 2). — P. S519—25. — doi:10.1161/CIR.0000000000000265. — PMID 26472999.
- ↑ 1 2 Обзор рекомендаций по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях // American Heart Association. — 2020. Архивировано 16 июня 2023 года.
- ↑ Федеральный закон от 21.11.2011 № 323-ФЗ (ред. от 31.07.2020) "Об основах охраны здоровья граждан в Российской Федерации". Статья 66, пункт 7.
- ↑ How to Perform Child and Baby CPR (англ.). Red Cross. Дата обращения: 29 июля 2024. Архивировано 2 марта 2024 года.
- ↑ 1 2 3 «Может, пациент сейчас не готов к смерти?» Дата обращения: 8 августа 2022. Архивировано 8 августа 2022 года.
- ↑ Правила определения момента смерти человека. Дата обращения: 8 августа 2022. Архивировано 8 августа 2022 года.
- ↑ После "лимита на реанимацию" народ задумался об эвтаназии. Дата обращения: 8 августа 2022. Архивировано 28 сентября 2022 года.
- ↑ СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ (СЛР). Дата обращения: 24 марта 2023. Архивировано 11 мая 2023 года.
- ↑ Rochester General Health System - Rochester NY. Дата обращения: 6 апреля 2013. Архивировано из оригинала 20 ноября 2005 года.
- ↑ Cough CPR. Дата обращения: 7 апреля 2013. Архивировано 18 мая 2013 года.
Литература
[править | править код]- Под ред. Б. Р. Гельфанда, А. И. Салтанова. Интенсивная терапия: Национальное руководство. — ГЭОТАР-Медиа, 2009. — Т. 1-й. — 955 с. — 2000 экз. — ISBN 978-5-9704-0937-4.
- Сумин С. А. Неотложные состояния. — Медицинское информационное агентство, 2006. — С. 652-675. — 800 с. — 4000 экз. — ISBN 5-89481-337-8.
- Рожинский М. М, Катовский Г. Б. Оказание доврачебной помощи, Медицина, Москва, 1981.
Ссылки
[править | править код]- Проведение реанимации: основные правила и инструкции
- Европейское руководство по СЛР 2010 года (англ.) Архивная копия от 23 декабря 2010 на Wayback Machine
- Перевод Руководства по реанимации изданное Европейским Реанимационным советом в 2005 г. Архивная копия от 23 сентября 2011 на Wayback Machine
- Как проводится сердечно-лёгочная реанимация?
- Обзор рекомендаций Американской ассоциации сердечных заболеваний (АНА) по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях от 2010 г. (официальный русский перевод)
В другом языковом разделе есть более полная статья Cardiopulmonary resuscitation (англ.). |
В статье есть список источников, но не хватает сносок. |