Остеомиелит: различия между версиями
| [непроверенная версия] | [непроверенная версия] |
EmausBot (обсуждение | вклад) м Перемещение 20 интервики-ссылок в Викиданные (d:Q938983) |
|||
| Строка 93: | Строка 93: | ||
=== Общее лечение === |
=== Общее лечение === |
||
* антибиотикотерапия ( |
* антибиотикотерапия (внутривенно цефалоспорин, линкомицин и др.) — начинают как можно раньше; |
||
* мощная дезинтоксикация — с первых дней заболевания (переливание плазмы и дезинтоксикационных кровезаменителей); |
* мощная дезинтоксикация — с первых дней заболевания (переливание плазмы и дезинтоксикационных кровезаменителей); |
||
* иммуностимуляторы и витаминотерпия; |
* иммуностимуляторы и витаминотерпия; |
||
Версия от 05:26, 28 марта 2013
Эту статью необходимо исправить в соответствии с правилом Википедии об оформлении статей. |
В статье не хватает ссылок на источники (см. рекомендации по поиску). |
| Остеомиелит | |
|---|---|
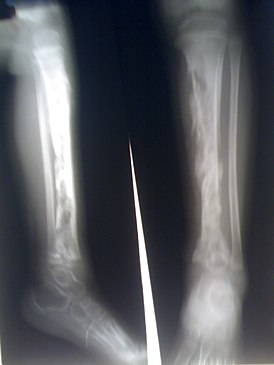 Остеомиелит большеберцовой кости | |
| МКБ-11 | FB84 |
| МКБ-10 | M86 |
| МКБ-9 | 730 |
| МКБ-9-КМ | 730.1[1] и 730.10[1] |
| DiseasesDB | 9367 |
| MedlinePlus | 000437 |
| eMedicine | ped/1677 |
| MeSH | D010019 |
Остеомиелит (от греческих слов: osteo от osteon - «кость»; myelo - «мозг»; -itis - «воспаление») — гнойно-некротический процесс, развивающийся в кости и костном мозге, а также в окружающих их мягких тканях, вызываемый пиогенными (производящими гной) бактериями или микобактериями.
Пути проникновения
- через кровоток (гематогенный остеомиелит)
- из очага воспаления
- проникающая травма, включая ятрогенные причины (лечение переломов, пломбирование каналов зубов, установка эндопротеза - посттравматический и одонтогенный остеомиелит).
Патогенез
Как только костная ткань поражается микроорганизмами, к очагу заражения мигрируют лейкоциты, они выделяют литические ферменты, которые разлагают кость. Распространения гноя по кровеносным сосудам приводят к секвестрации кости, таким образом формируется база для хронической инфекции. В это время организм пытается создать новую кость вокруг области некроза. Получающуюся новую кость часто называют покровом. При гистологическом исследовании эти особенности позволяют понять: острый остеомиелит или хронический.
Остеомиелит — инфекционный процесс, который охватывает всю кость, включая костный мозг. Когда этот процесс является хроническим, это может привести к костному склерозу и деформациям.
У младенцев инфекция может распространиться к суставу и вызвать артрит. У детей могут сформироваться большие субпериостальные абсцессы, потому что периостальная ткань свободно присоединена к поверхности кости. Из-за особенностей кровоснабжения голень, бедро, плечевая кость, позвонок, верхняя челюсть и нижнечелюстные суставы особенно восприимчивы к остеомиелиту. Однако, абсцессы любой кости могут быть вызваны травмой в зоне поражения. Многие случаи инфекции вызваны золотистым стафилококком.
Клиника
Этот раздел не завершён. |
Острый гематогенный остеомиелит встречается главным образом в детском возрасте, причем около 30% детей заболевают в возрасте до 1 года. Наиболее частая локализация поражения — длинные трубчатые кости, реже плоские и короткие. Наблюдается также множественное поражение костей. Клиническая картина зависит от вида и вирулентности возбудителя, возраста больного, от локализации и распространенности процесса. Важную роль играет преморбидное состояние иммунитета.
Различают три клинические формы острого гематогенного остеомиелита: септико-пиемическую, местную и токсическую (адинамическую). При септико-пиемической форме заболевание начинается с подъема температуры тела до 39—40°. Тяжелое общее состояние больных обусловлено интоксикацией: отмечаются озноб, головная боль, повторная рвота, иногда бред и потеря сознания. Возможна гемолитическая желтуха. Местные изменения развиваются довольно быстро. В первые 2 суток появляются сильные локализованные боли, конечность приобретает вынужденное положение (болевая контрактура), активные движения в ней отсутствуют, пассивные — резко ограничены. Быстро нарастает отек мягких тканей. Кожа над очагом поражения гиперемирована, напряжена, нередко выражен венозный рисунок, местная температура повышена. Часто развивается артрит прилегающих суставов, сначала серозный, а затем гнойный.
Уже в первые несколько дней могут наблюдаться метаболический ацидоз, гиперкалиемия, гиперкальциемия, гипонатриемия, ухудшаются показатели неспецифических факторов иммунитета. В свертывающей системе крови возникают выраженные фазовые изменения: гиперкоагуляция, затем гипокоагуляция и фибринолиз. Нарушаются гормональная регуляция функций организма, антитоксическая функция печени и функция почек. При генерализации гнойной инфекции возможно её гематогенное метастазирование с появлением гнойных очагов различной локализации (сочетанное поражение костей, развитие острой гнойной деструктивной пневмонии, гнойного перикардита и др.).
При местной форме заболевания преобладают симптомы, обусловленные воспалительным процессом в кости и мягких тканях; общее состояние может быть средней тяжести или даже удовлетворительным.
Токсическая (адинамическая) форма гематогенного остеомиелита встречается довольно редко. Заболевание развивается молниеносно. Преобладает тяжелая картина острого сепсиса с бурным началом. В течение первых суток нарастают явления тяжелого токсикоза, сопровождающиеся гипертермией, менингеальными симптомами, потерей сознания и судорогами, сменяемыми адинамией; критически снижается АД, развивается острая сердечно-сосудистая недостаточность. Появление местных признаков значительно отстает по времени от общих симптомов заболевания, что затрудняет его диагностику и проведение своевременной, адекватной терапии.
При локализации воспалительного процесса в эпифизе кости (чаще у детей до 2—3 лет) возможно его распространение на сустав и параартикулярные ткани. В суставе появляется вначале серозный, а затем гнойный экссудат. Ребенок щадит конечность, отмечается вынужденное её положение (псевдопарез). При осмотре выявляют отек над зоной поражения, деформацию близлежащего сустава, местное повышение температуры; гиперемия кожи может появляться спустя значительное время от начала заболевания. Пальпация и пассивные движения пораженной конечности вызывают резкую болезненность. Позднее может возникнуть флегмона мягких тканей в области сустава. Рентгенологические признаки такого остеомиелита выявляются раньше, чем при других формах. При обширном поражении кости нередко встречаются патологические переломы и вывихи. В отдаленном периоде отмечают деформацию костей, нарушение роста конечности.
Острый остеомиелит после огнестрельных ранений. Клинические проявления острого огнестрельного остеомиелита зависят от обширности поражения, степени раздробленности костей, отслоения надкостницы, повреждения мышц, нервов, сосудов. Рана загрязнена микрофлорой, развитию которой способствуют многочисленные карманы и обширные участки некроза тканей. Важную роль в развитии острого огнестрельного остеомиелита играют локализация очага, состояние реактивности организма и психический стресс. Чаще огнестрельный остеомиелит возникает при недостаточной хирургической обработке раны.
Клиническая картина заболевания в первые недели обусловлена нагноением раны. Переход воспалительного процесса на кость проявляется нарастанием гектической лихорадки, слабости, гипохромной анемии, лейкоцитоза, интоксикации. Местные симптомы при этом остаются практически без изменений: отечность конечности не нарастает, отсутствуют инфильтраты в области раны и обильное гнойное отделяемое. Однако изменяется вид раны — стенки её и грануляции становятся тусклыми, некротическими, появляется серый налет. В дальнейшем воспалительный процесс переходит на раневую поверхность кости, распространяется по костномозговому каналу и под надкостницей. В последующем острый гнойный процесс переходит в хронический.
При огнестрельных переломах костей возможны ранние и поздние гнойно-воспалительные осложнения. Ранние гнойно-воспалительные осложнения, возникающие сразу после ранения, связаны с прогрессирующим гнилостным распадом костного мозга и общими септическими явлениями, вплоть до развития сепсиса. Более поздние осложнения обусловлены обострением заболевания. При этом деструктивный процесс локализуется вне костномозгового канала, в основном вокруг костных отломков и инородных тел.
Острый посттравматический остеомиелит сходен с огнестрельным по этиологии, патогенезу и клинической картине. Гнойное воспаление распространяется на все отделы кости, что дает основание иногда этот процесс называть посттравматическим паноститом. Нагноение мягких тканей при открытых переломах — наиболее частое и серьёзное осложнение, приводящее к проникновению гноеродной флоры в зону поврежденной кости. Развитию посттравматического остеомиелита способствует загрязнение раны во время травмы, особенно при оскольчатых переломах. Развитие заболевания сопровождается высокой температурой тела, выраженным лейкоцитозом с нейтрофильным сдвигом влево, повышением СОЭ, анемией, интоксикацией. Местные изменения характеризуются обильным гнойным отделяемым из раны, отеком тканей, гиперемией кожи, сильной локальной болью.
Разновидностью посттравматического остеомиелита является послеоперационный остеомиелит, возникающий после операций на костной ткани, чаще остеосинтеза. Обычно послеоперационный остеомиелит связан с травматичной техникой операции и нарушением правил асептики.
Острый контактный остеомиелит возникает в результате перехода на кость гнойного воспаления с окружающих тканей. Заболевание характеризуется относительно длительным существованием гнойного процесса в мягких тканях около костей. Наиболее часто контактный остеомиелит встречается при гнойных процессах на пальцах кисти, при обширных гнойных ранах волосистой части головы. Клиническими признаками острого контактного остеомиелита служат образование свищей, усиление локальной болезненности и отек мягких тканей в зоне поражения кости.
Склерозирующий остеомиелит Гарре начинается подостро и характеризуется ночными болями в конечности, нарушением её функции, умеренным повышением температуры тела. Поражение кости может сопровождаться отеком мягких тканей, расширением подкожной венозной сети, в связи с чем необходимо проводить дифференциальный диагноз с саркомой.
Альбуминозный остеомиелит Оллье протекает с незначительными местными проявлениями в виде небольшой гиперемии кожи и инфильтрации мягких тканей конечности. Очень скудная клиническая симптоматика сопровождает абсцесс Броди. Течение заболевания вялое, торпидное.
Хронический (вторичный) остеомиелит. Клинические проявления хронического остеомиелита зависят от объема деструкции кости и периода болезни (фазы ремиссии или обострения). При переходе острого остеомиелита в хронический самочувствие больного улучшается, боли в конечности уменьшаются и носят ноющий характер. Исчезают признаки интоксикации, температура тела и показатели крови нормализуются. В области очага формируются одиночные или множественные свищи с умеренным гнойным отделяемым. Нередко несколько свищей образуют сложную сеть инфицированных каналов, открывающихся на коже, иногда на значительном удалении от остеомиелитического очага. В мягких тканях в области поражения сохраняется воспалительная инфильтрация, постепенно уменьшающаяся в фазе ремиссии. В дальнейшем возможны анкилозы, укорочение конечности, удлинение или искривление кости.
В фазе ремиссии хронического остеомиелита большинство больных отмечают улучшение состояния, исчезновение болей в пораженной конечности, нормализуется температура тела, сохраняется скудное отделяемое из свищей, которые иногда могут закрываться. В этой фазе заканчивается процесс секвестрации и образования секвестральной капсулы (коробки). Ремиссия может продолжаться от нескольких недель до многих лет, что зависит от вирулентности микрофлоры, состояния защитных сил организма, локализации процесса, возраста больного и др.
Рецидив хронического остеомиелита напоминает начало острого, однако в более стертой форме. Рецидиву заболевания способствует закрытие гнойного свища, что приводит к скоплению гноя в остеомиелитической полости и повышению внутрикостного давления. Состояние больного ухудшается, усиливаются боли в области остеомиелитического очага, появляются отек тканей, гиперемия кожи, повышается местная температура и температура тела. Функция конечности нарушается. Развивается остеомиелитическая параоссальная межмышечная флегмона. Значительно изменяется картина крови: увеличивается лейкоцитоз с нейтрофильным сдвигом, появляется токсическая зернистость эритроцитов, повышается СОЭ, развивается гипохромная анемия. После вскрытия гнойника или открытия свища состояние больного вновь улучшается.
Осложнения хронического (вторичного) остеомиелита часты и многообразны. Местные осложнения связаны с длительно существующими гнойно-деструктивными процессами в кости и мягких тканях — анкилозом и контрактурой сустава, переломом кости, развитием гнойного артрита, образованием ложного сустава, деформацией кости, малигнизацией тканей в области свища. При остеомиелите ребер возможен плеврит, при поражении костей черепа — менингит. Наиболее серьёзные общие осложнения — амилоидоз почек, дистрофические изменения внутренних органов, сепсис.
Диагностика
Этот раздел не завершён. |
Рентгенологический метод является основным в диагностике остеомиелита, однако его возможности в определении нагноения ран (с начала заболевания), распространения процесса в мягких тканях (затеков, флегмон и пр.) ограничены, хотя в литературе имеется сообщение Б. И. Ищенко и А. В. Столбовой (1986) о применении для этого лучей с пониженной жесткостью.
Для полной характеристики патологического процесса данных обычной рентгенографии, как правило, недостаточно. В большинстве случаев при исследовании крупных суставов, костей, области позвоночника, таза необходима томография, позволяющая выявить или уточнить распространенность деструктивных изменений и секвестров. При наличии свищей обязательной является фистулография.
В дифференциальной диагностике воспалительного процесса в кости и костной опухоли большое значение имеет наличие решающего признака остеомиелита — остеонекроза и секвестров. Их выявление требует определенного опыта, тщательного, иногда повторного, изучения рентгенограмм, выполнения томограммы. Важным для утверждения диагноза «остеомиелит» является присутствие периостальной реакции, а также степень ее выраженности в зависимости от фазы воспалительного процесса. Мощность периостальных проявлений определяется длительностью воспалительного процесса.
Наличие слоистого периостита свидетельствует о повторном обострении остеомиелита.
Характерным рентгенологическим признаком хронического остеомиелита является утолщение кости с образованием одной или нескольких полостей, в которых могут обнаруживаться секвестры. Костные полости, как правило, окружены значительной зоной склероза. Вследствие этого костномозговой канал сужен (или не выявляется) на рентгенограммах. Нередко участки остеосклероза чередуются с небольшими зонами разрежения костной ткани. Утолщение надкостницы в виде неровностей кортикального слоя на рентгенограммах характеризуется понятием «ассимилированный периостит». Наиболее трудны для расшифровки рентгенограммы костей со значительным остеонекрозом и гиперостозом, обусловленным периоститом. Поэтому рентгенограммы должны быть выполнены в более жестком, чем обычно, режиме. Большую диагностическую роль в подобных случаях играет томография, позволяющая избавиться от суммарного эффекта и «заглянуть» в послойную структуру костной ткани. Именно с помощью томографии у больных удается нередко выявить скрытые воспалительные очаги деструкции и секвестры.
Лечение
- Обязательная госпитализация
- Массивная антибактериальная терапия
- Симптоматическая терапия
Общее лечение
- антибиотикотерапия (внутривенно цефалоспорин, линкомицин и др.) — начинают как можно раньше;
- мощная дезинтоксикация — с первых дней заболевания (переливание плазмы и дезинтоксикационных кровезаменителей);
- иммуностимуляторы и витаминотерпия;
- гемосорбция.
- ГБО - гипербарическая оксигенация.
Местное лечение
- покой, иммобилизация конечности гипсовой лонгеткой;
- хирургическое лечение — на ранних стадиях, когда процесс не вышел за пределы кости, производят их трепанацию (образование отверстий в кости, через которые проводят проточный дренаж), в запущенных случаях, когда образовалась ещё и флегмона мягких тканей вокруг кости, производят, кроме того, и вскрытие гнойника, открытую промывку, вплоть до удаления очага и свищей;
- физиотерапия (УВЧ, УФО, электрофорез).
Осложнения хронического остеомиелита
- переломы;
- дефект костей;
- деформация костей;
- анкилозы;
- малигнизация стенок свищей.
Прогноз
Определяется в значительной степени формой заболевания, возрастом больного, преморбидным фоном, а также своевременностью диагностики и терапии.
Выздоровление при хроническом остеомиелите зависит от возраста больного, тяжести поражения, своевременности лечения, радикальности оперативного лечения. Менее благоприятный прогноз у больных с застарелыми формами хронического остеомиелита, что обусловлено выраженной дистрофией костной ткани, ограниченными ресурсами пластических тканей в непосредственной близости от очага и трофическими изменениями мягких тканей.
Примечания
- ↑ 1 2 Disease Ontology (англ.) — 2016.
Ссылки
Это заготовка статьи по медицине. Помогите Википедии, дополнив её. |